Antes iniciar es importante el definir el tema a estudiar,
existen una gran cantidad de definiciones sobre pie diabético, dentro de las
más importantes podemos mencionar:
- Se le llama pie diabético a
cualquier lesión a la integridad de la piel por debajo de los maléolos en un
paciente con diabetes, y constituye una de las complicaciones más devastadoras
de esta enfermedad (1).
- Es una alteración clínica de base
etiopatogenia neuropática e inducida por la hiperglucemia mantenida en la que
con o sin coexistencia de isquemia y previo desencadenante traumático produce
lesión del pie. (2)
- Es una de las complicaciones de
la diabetes mellitus que se caracteriza por manifestaciones tróficas
relacionadas con la isquemia de los tejidos, trastornos neuropáticos o con
ambos que asociados a un traumatismo y a la infección condicionan necrobiosis
(3).
- Infección, ulceración o destrucción de los
tejidos profundos del pie asociado a neuropatía o enfermedad arterial
periférica en las extremidades inferiores de los pacientes con diabetes (4).
1.- Abordaje y manejo de las
heridas. José Contreras Ruíz.
2.- Consenso sobre pie
Diabético de Sociedad Española de Angiología y Cirugía vascular.
3.- Ramos HG
4.
Grupo de Trabajo Internacional del Pie Diabético
Caso clínico
Paciente masculino de 63 años de edad, portador de diabetes
mellitus de largo tiempo de evolución, mal control, tratado con glibenclamida
cada 5 mg cada 8 hrs., metformin 850 mg cada 8 hrs, acude por presentar cambio
de coloración en cuarto dedo de pie izquierdo de 3 semanas de evolución
secundario a raspado de un callo en su hogar.
EF.
P. 85 kg, FC. 66, FR 18, T/A. 130/80, Glucosa 382
casual, t° 36.5
Pie izquierdo encontramos aumento de volumen y
temperatura, eritema, pulsos pedio y tibial presentes, ITB 0.8 (enfermedad
arterial moderada),
reflejos osteotendinosos patelar y aquileo normales, a la utilización de
monofilamente de Semmes-Weinstein con sensibilidad disminuida.
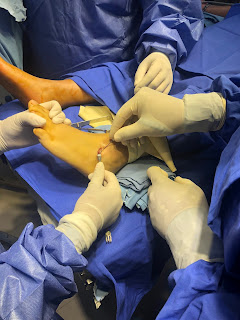
Cuarto dedo pie izquierdo con cambio de coloración, se observa dorso de pie hiperemico, región plantar con ulcera
a nivel de cabeza de 4to mtt. Cuarto dedo con cambio de coloración,
infalamación, pulso-oximetria 60%en 4to dedo.
Tratamiento: se realiza amputación de 3er y 4to dedo, y
cabezas metatarsales, fasciotomia plantar y dorsal, inicio de tratamiento
antibiótico empírico a base de clindamicina 300 mg VO cada 8 hrs y Ceftriaxona
1 gr IM cada 24 hrs, insulina NPH 28 u – 0u – 15u, metformin tabs 850 mg cada
12 hrs, apixaban tabs 2.5 mg cada 24 hrs, cita en 24 hrs, se solicita cultivo.
Acude a las 24 horas a revaloración encontrando cambio de
coloración en quinto dedo, edema del mismo, eritema, cambio de temperatura, se
informa al paciente sobre la necesidad de la amputación del 5to dedo,
desbridación, paciente acepta tratamiento.
Acude a las 72 hrs a revaloración (no acudió dos días
previos), encontrando cambio de coloración de extremidad, tejido desvitalizado
en áreas de fasciotomias, fetidez de la extremidad, se realiza valoración
vascular encontrando adecuada circulación.
Se informa al paciente sobre necesidad de procedimiento
de amputación de Lisfranc.
Se programa y realiza procedimiento y lavado quirúrgico.
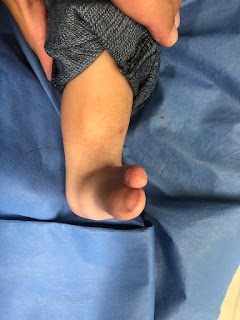
A las 48 hrs con una buena evolución, se observa
tejido de granulación y tejido oseo con buena vascularidad, se indica imipenem 1
gr IV cada 24 hrs.
A las 72 horas se recibe paciente con cambio de
coloración osea (desvitalizado), se procede a realizar desbridación, se amplia
amputación realizando amputación de Chopart.
Buena evolución a tratamiento, a los 5 días se
observa tejido de granulación adecuado, sin embargo por falta de recursos el
paciente no continua con imipenem, nuevamente encontramos fetidez y cambio de
coloración en el lecho de la herida.
Se informa al paciente sobre el riesgo de continuar
realizando desbridación de tipo cortante y se comenta la posibilidad de
realizar larvaterapia la cual acepta.
Se coloca larvaterapia con excelentes resultados
a las 72 hrs, no se observa tejido desvitalizado, lecho con 100% tejido de
granulación, la fetidez ha cedido, se continúan con curaciones diarias y
vendaje de la herida.
Una vez retiradas las larvas.
Actualmente no hay datos de infección y la herida se encuentra en fase de cicatrización.
El manejo del pie diabético no es sencillo, es
variadas ocasiones se tiene contemplada la realización de un tratamiento el
cual ha funcionado con otros pacientes, sin embargo la idiosincrasia, las
comorbilidades dan una respuesta diferente al manejo, por lo que se deberá
actuar conforme nuestros pacientes evolucionen, este caso es prueba de ello, de
incio se pensó en que con la amputación del tercer y cuarto dedos sería
suficiente, sin embargo las complicaciones surgen y se debe actuar en
consecuencia.
Una disculpa, de manera inicial subí a este blog una imagen de un paciente que no correspondia al caso, el error ha sido corregido, agradezco a Sara Jimenez Gonzalez por hacermelo ver.